神经修复研究进展综述:神经元再生与突触可塑性
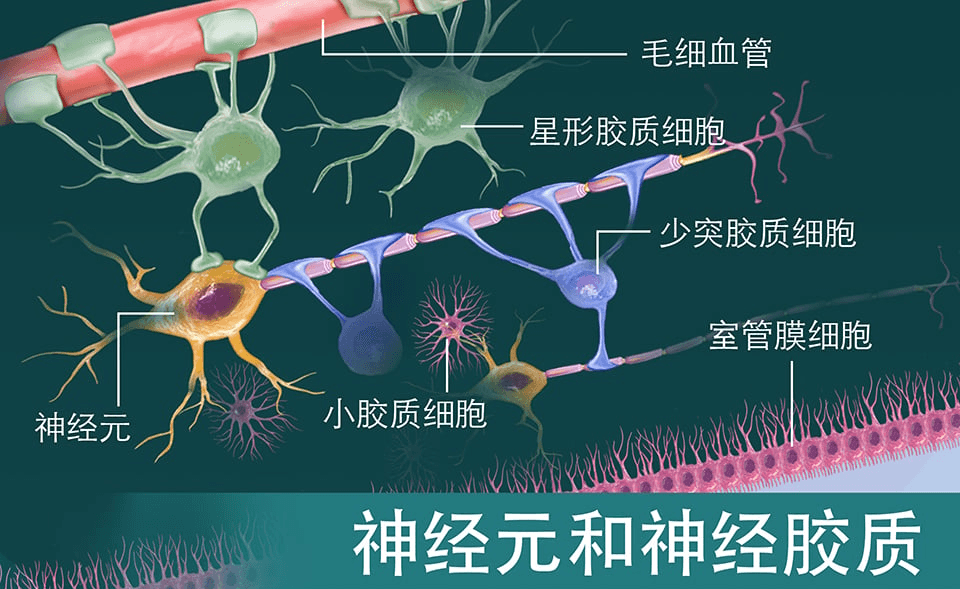
神经修复研究进展综述:神经元再生与突触可塑性
摘要
神经系统损伤和疾病是全球致残的主要原因,对患者生活质量和社会经济造成巨大负担。本报告旨在深入探讨神经修复领域的最新研究进展,重点关注神经元再生和突触可塑性这两个核心主题。报告将详细阐述在干细胞疗法、基因编辑、生物材料和神经技术等前沿领域取得的重大突破,以及对突触可塑性(如长时程增强和突触发生)机制的深入理解和调控。尽管该领域取得了显著进步,但仍面临诸多挑战,包括从实验室到临床的转化障碍、治疗的安全性问题(如细胞存活、分化控制和致瘤性)以及复杂的伦理考量。展望未来,计算模型和机器学习的日益融合、联合疗法的开发以及个性化医疗的兴起,预示着神经修复领域将迎来更广阔的前景,最终目标是重建功能性神经回路,显著改善患者的预后。
1. 神经修复导论
1.1. 神经系统疾病对神经修复的迫切需求
神经系统损伤和疾病在全球范围内是导致残疾的主要原因,对个人和社会经济造成了沉重负担 1。多发性硬化症、脊髓损伤、缺血性卒中、帕金森病和阿尔茨海默病等疾病,通常会导致永久性的功能缺陷,严重影响患者的生活质量 1。这些病症的普遍存在,凸显了对有效神经修复策略的迫切需求。
成熟中枢神经系统(CNS)在损伤后再生能力有限,这是神经修复面临的固有挑战 1。数十年来,尽管研究人员付出了巨大努力,但神经系统疾病的全球负担依然沉重,这揭示了成熟中枢神经系统固有的非再生特性所带来的根本性生物学挑战。这意味着成功的神经修复策略必须超越单纯的自然愈合,主动克服这些内在限制,或者利用神经可塑性等补偿机制来恢复功能。
1.2. 中枢神经系统与周围神经系统的再生能力概述
历史上,成年哺乳动物的中枢神经系统曾被认为不具备再生能力 7。然而,近年来在神经发育、干细胞生物学和神经可塑性方面的突破已经挑战了这一传统观念,为神经修复研究开辟了新的途径 7。这种从“不可再生”到“再生能力有限”的认知转变,标志着神经科学领域的一个重要范式转换,其动力源于对干细胞生物学和神经可塑性机制的深入理解。这种重新定位表明,中枢神经系统再生的障碍并非不可逾越,而是可以通过精确的生物学调控来克服的复杂难题。
与中枢神经系统相比,周围神经系统(PNS)在损伤后具有更强的再生能力,尽管这种能力仍然有限且恢复缓慢 8。目前针对周围神经损伤(PNI)的治疗方法,如自体神经移植、异体神经移植、神经转位和神经导管,存在显著的缺点。例如,自体移植可能导致感觉丧失、瘢痕形成和神经瘤;异体移植存在排斥风险;神经转位可能造成供体部位功能丧失;而神经导管仅适用于短距离神经缺损(通常小于3厘米)8。这些局限性强调了开发新型、快速神经修复疗法的紧迫性,以加速神经再生、延缓靶器官退化并促进其再生。
2. 神经元再生进展
2.1. 轴突再生的分子与细胞机制
2.1.1. 外源性抑制因子及其克服策略
人中枢神经系统中的成熟神经元在损伤后未能有效再生,这归因于强大的细胞内和细胞外屏障 1。关键的外源性抑制因素包括由神经胶质瘢痕和髓鞘碎片分泌的生长抑制分子,例如硫酸软骨素蛋白聚糖(CSPGs)、髓鞘相关糖蛋白(MAG)、Nogo和少突胶质细胞-髓鞘糖蛋白(OMgp)5。这些抑制因子与神经元上的Nogo受体(NgR)结合,形成与p75NTR和Lingo-1的受体复合物,从而激活RhoA,进而激活Rho激酶(ROCK),最终通过细胞骨架相关分子的磷酸化来抑制轴突生长 5。
针对这些外源性抑制因素的治疗方法包括:通过C3转移酶阻断Rho激活,使用RNA干扰技术靶向RhoA,以及施用RGMa中和抗体 5。此外,血管生成也在神经元修复中发挥作用,例如前列环素等因子能够增强轴突发芽 5。对这些外源性抑制因子及其信号通路(如RhoA-ROCK)的详细理解,使该领域从单纯观察再生失败转向了靶向分子干预。这标志着研究范式从广泛的经验性方法向精确的、基于机制的治疗开发转变。
2.1.2. 内源性再生潜能与分子调节剂
越来越多的证据表明,成年中枢神经元内部的细胞固有机制在再生过程中也发挥着重要作用 5。综合转录组分析的进步已经识别出调控轴突再生的基因网络 5。例如:
Cacna2d2:这是一个负向调节轴突生长和再生的基因。其缺失或通过药物(如普瑞巴林)阻断可促进轴突再生 5。
溶血磷脂酸(LPA)信号调节剂:Lpar1的下调和Lppr1的上调可增强皮质脊髓束(CST)的发芽 5。
亨廷顿蛋白(HTT):被确定为CST神经元再生状态中的关键转录中心;其缺失会削弱神经祖细胞(NPC)移植对轴突再生的有益作用 5。
肌醇多磷酸-5-磷酸酶f(Inpp5f):通过RNAi介导的功能丧失筛选,被识别为中枢神经系统轴突再生的新型抑制剂;其沉默或敲除可增强轴突再生 5。
Rab GTP酶(如Rab27):全基因组功能基因组筛选发现Rab GTP酶富集于与细胞内运输相关的通路中;抑制Rab27可促进视神经再生和功能恢复 5。
微小RNA(miRNAs):这些表观遗传调节因子在神经系统损伤后差异表达,并通过靶向KLF4(一种内在抑制剂)来增强轴突再生 5。
小分子筛选:胆固醇降低药物(他汀类药物)和异戊烯化抑制剂被发现能促进神经突延长 5。
髓鞘再生是由成年少突胶质祖细胞(aOPCs)介导的另一个关键再生过程,但通常自发再生不足 5。高通量筛选已识别出能够促进aOPC分化和髓鞘形成的小分子(例如苯托品、咪康唑、氯倍他索、氯马斯汀、κ-阿片受体激动剂)和全身性因子(FGF21、TGF-β1)5。此外,视黄酸受体RXR信号和胆固醇合成途径等内在因素也至关重要 5。从理解外源性障碍到识别和调节内在神经元程序(基因、miRNAs、小分子),这代表着神经修复研究正朝着精细调控神经元固有再生能力的方向发展。这表明未来的疗法很可能采取多管齐下的方法,同时解决不利的微环境并增强细胞的内部修复机制。
2.2. 促进神经元再生的新兴治疗策略
2.2.1. 干细胞疗法
干细胞疗法是一种极具前景的神经修复方法,因为干细胞能够分化为各种神经细胞类型(神经元、神经胶质细胞)并修复受损组织 8。
干细胞类型:
诱导多能干细胞(iPSCs):这些细胞由成人细胞(如皮肤或血细胞)重编程而来,可以分化为多种细胞类型,包括神经元 8。它们为胚胎干细胞提供了伦理上可接受的替代方案,并能提供对神经肌肉接头(NMJ)功能的深入理解 8。
神经干细胞(NSCs):这些干细胞专门设计用于分化为神经细胞,在帕金森病和脊髓损伤模型中显示出促进再生的潜力 9。它们还能为受损神经细胞提供营养支持并调节免疫反应 10。
间充质干细胞(MSCs):这类干细胞可分化为多种细胞类型,包括神经元和神经胶质细胞,促进再生并调节免疫反应 8。MSCs因其易于收集、生长速度快、免疫原性低等优点而受到青睐,通过调节微环境和抑制炎症来改善神经再生 8。
干细胞产品: 间充质干细胞的分泌组(囊泡、可溶性蛋白)和外泌体作为无细胞疗法越来越受到关注,与直接细胞移植相比,它们具有改善细胞移植后存活率、降低免疫原性和减少致癌潜力等优势 8。这种从直接干细胞移植到使用干细胞衍生物(分泌组、外泌体)的演变,代表了治疗策略的重大改进。这表明该领域正在向更安全、更可控且可能更具可扩展性的无细胞干预措施发展,从而减轻了活细胞移植的一些固有风险。
递送方法: 干细胞的递送方法包括植入神经导管或支架、直接局部微注射以及静脉/鞘内注射 8。
应用: 干细胞疗法在帕金森病(替代多巴胺生成神经元)、阿尔茨海默病(减少β-淀粉样蛋白、改善认知功能)和脊髓损伤(促进神经再生、改善功能预后、减少炎症)方面具有潜在应用 9。
2.2.2. 基因编辑技术
CRISPR/Cas9等基因编辑技术彻底改变了神经再生领域,使得研究人员能够精确修饰参与神经再生的基因,从而深入理解其潜在机制并开发新的治疗策略 9。其应用包括纠正神经系统疾病(如亨廷顿病)的基因突变,以及调节基因表达以促进神经元生长和存活 9。基因编辑在靶向神经再生遗传基础方面提供了无与伦比的精确性,超越了广泛的药理干预,实现了高度特异性的分子纠正。这预示着未来将出现高度个性化且可能具有治愈性的疗法,能够解决神经功能障碍的根本遗传原因。
2.2.3. 生物材料在神经组织工程中的作用
生物材料为神经细胞的生长和分化提供了必不可少的支架,从而促进神经再生 3。理想的生物材料应具备生物相容性、生物可降解性,并具有与天然组织相匹配的机械性能 12。
创新材料: 导电生物材料(如聚吡咯、PEDOT)、碳基材料(如石墨烯、碳纳米管)和水凝胶正在开发中,以利用其导电性、机械强度和生物相容性 12。
神经接口: 神经接口是生物材料在组织工程中的关键组成部分,它们能够实现生物材料与神经系统之间的相互作用,从而刺激或记录神经活动 12。神经接口的类型包括侵入式(如皮层内电极)、非侵入式(如脑电图EEG、经颅磁刺激TMS)和混合式接口 12。生物材料与神经接口的整合,标志着向创建功能性“生物混合”系统迈出了关键一步,这些系统不仅支持组织再生,还能主动与神经回路相互作用并进行调节。这预示着未来工程组织将无缝融入身体的电化学信号网络。
2.2.4. 神经技术应用
神经技术,包括脑机接口(BCIs)、神经植入物和神经刺激设备,是神经再生领域的关键组成部分 9。
脑机接口(BCIs):这些设备允许个体通过思想控制外部设备,有望促进神经再生并改善功能恢复 9。
神经植入物:植入大脑的设备旨在促进神经再生和改善功能恢复 9。一项动物研究表明,一种可植入的电子设备在脊髓损伤后恢复运动和感觉方面显示出前景,证明了其有效性和安全性 13。
神经刺激:重复经颅磁刺激(rTMS)等技术通过促进突触可塑性,对痴呆症和其他神经退行性疾病显示出治疗潜力 14。电刺激(ES)可以通过增加钙内流、神经营养因子表达和施万细胞增殖来加速周围神经再生 15。
神经技术与再生医学的融合(例如,刺激再生的可植入设备)标志着研究方向正从单纯依赖生物信号转向主动的、实时调控和增强再生过程。这预示着未来技术将在促进神经修复和功能恢复方面发挥越来越直接和整合的作用。
表1:神经再生关键治疗策略
| 策略 | 机制/方法 | 关键示例/类型 | 潜在应用 |
|---|---|---|---|
| 干细胞疗法 | 细胞分化、营养支持、免疫调节 | 诱导多能干细胞(iPSCs)、神经干细胞(NSCs)、间充质干细胞(MSCs)及其分泌组和外泌体 | 帕金森病、脊髓损伤、阿尔茨海默病 |
| 基因编辑 | 基因修饰、基因表达调控 | CRISPR/Cas9 | 亨廷顿病等神经系统疾病、促进神经元生长和存活 |
| 生物材料 | 提供支架、促进细胞生长和分化 | 导电聚合物、碳基材料、水凝胶 | 神经组织工程、神经接口 |
| 神经技术 | 电/磁刺激、神经回路调控 | 脑机接口(BCIs)、神经植入物、重复经颅磁刺激(rTMS)、电刺激(ES) | 运动功能恢复、感觉恢复、痴呆症、神经退行性疾病 |
3. 突触可塑性理解与利用进展
3.1. 突触可塑性基础:长时程增强(LTP)与突触发生
神经可塑性是指大脑根据经验、学习、损伤或疾病过程改变、适应和重组神经网络的能力 7。它包括功能性变化(将功能重新分配给未受损区域)和结构性变化(物理结构变化,如新突触形成、神经元生成)18。
突触发生是神经元形成新突触的关键过程,对大脑发育、可塑性、学习和记忆至关重要 20。它使大脑能够重组和适应,并在神经损伤恢复中发挥关键作用 20。
**长时程增强(LTP)**是一种基本机制,通过频繁激活使神经元之间的突触连接变得更强,在学习和记忆中发挥关键作用 21。它主要发生在海马体中,海马体是大脑中对记忆形成和空间导航至关重要的区域 21。
LTP机制:LTP的机制涉及突触可塑性(效率提高)、通过NMDA受体流入的钙离子(触发酶激活、基因表达、受体修饰),以及涉及谷氨酸、NMDA/AMPA受体和蛋白质合成的分子变化 21。
LTP的生物学基础:包括突触后受体密度和敏感性(AMPA受体)的增加、钙离子动态变化以及蛋白激酶活性 21。这些过程导致突触强度的持续增强,这对于长期记忆的存储至关重要 21。
在学习和记忆中的作用:LTP被认为是学习和记忆背后的主要细胞机制。它对于大脑编码记忆、学习适应性和记忆保留至关重要 21。例如,学习新技能、解决数学问题或掌握一门新语言都涉及LTP的作用 21。
影响LTP的因素:年龄、刺激频率和神经化学物质(如多巴胺)都可以调节LTP的效率 21。
对LTP和突触发生机制(分子通路、离子动态、蛋白质合成)的详细理解,为通过靶向干预增强损伤后的认知恢复提供了明确的路线图。这表明治疗方法可以超越单纯修复物理损伤,主动“重塑”大脑以改善功能。
3.2. 神经损伤与创伤对突触连接的影响
创伤经历(例如创伤性脑损伤,TBI)可以深刻影响大脑的结构和功能,导致情绪处理、记忆和应激反应的长期变化 20。创伤的常见后果是慢性应激,它会提高皮质醇水平,从而对突触发生产生负面影响:
神经营养因子减少:皮质醇水平升高会降低对神经元生长和存活至关重要的神经营养因子(如脑源性神经营养因子,BDNF)的表达 20。
树突和棘突形态改变:皮质醇还会改变树突和棘突的形态,这些是兴奋性突触传递的主要部位 20。
突触可塑性受损:最终导致突触可塑性受损 20。
这些变化导致突触密度降低和神经通信受损,从而促成创伤相关疾病的发展,如创伤后应激障碍(PTSD)、抑郁症和焦虑症 20。创伤可能对特定大脑区域产生不同影响,例如海马体体积减小和杏仁核过度激活 20。慢性应激/创伤、皮质醇升高与突触发生/可塑性受损之间明确的因果关系,为神经保护和再生干预提供了清晰的分子靶点。这表明,解决损伤的神经内分泌后果与处理直接的物理损伤同样重要。
3.3. 治疗性调节突触可塑性以促进功能恢复
理解神经可塑性对于治疗神经系统疾病具有重要意义,因为利用大脑重组和适应的能力可以促进功能恢复 7。
重复经颅磁刺激(rTMS):这是一种非侵入性脑刺激技术,利用电磁脉冲靶向特定大脑区域 14。研究表明,rTMS通过促进突触可塑性,对痴呆症和神经退行性疾病具有治疗潜力 14。对阿尔茨海默病小鼠模型的研究显示,低强度rTMS显著增加了兴奋性突触末端“终末扣”(terminaux boutons, TBs)的周转率,使突触可塑性恢复到健康小鼠的水平 14。这表明其作用机制可能具有细胞类型特异性 14。这是首次有研究证明rTMS能够影响健康和痴呆症神经系统中的突触前扣,突出了其作为阿尔茨海默病管理策略的潜力 14。通过rTMS等非侵入性技术成功调节突触可塑性,提供了一种比手术干预或细胞移植侵入性更小、更易获得的治疗途径。这表明未来可以通过外部刺激,利用大脑固有的适应能力来增强功能恢复。
神经可塑性干预:神经反馈和认知训练等技术旨在增强神经可塑性 20。
药理干预:正在探索促进突触发生(例如,增强BDNF表达)的药物 20。
非侵入性脑刺激:除了rTMS,经颅直流电刺激(tDCS)也可以调节神经活动并促进突触发生 20。
生活方式改变:规律运动、正念冥想、社会支持、充足睡眠和均衡营养可以显著支持神经健康并促进突触发生 18。
4. 神经修复研究的挑战与未来方向
4.1. 从实验室到临床的转化障碍
尽管有强有力的实验数据支持,但针对创伤性脑损伤(TBI)的神经保护疗法已有超过30项临床试验失败 15。失败的原因包括临床研究与动物研究之间的方法学差异、临床前评估不足以及试验设计问题 15。历史上,研究主要集中于单一损伤机制,但现在已转向通过联合疗法或具有多重效应的单一药物来修饰多个靶点 22。
神经转化科学将研究分为五个阶段(T0-T4),从基础科学研究到公共卫生应用,突出了从发现到临床实施的复杂过程 22。尽管临床前数据前景光明,但神经保护性临床试验的持续失败揭示了关键的转化瓶颈。这强调了需要更稳健的临床前模型,以更好地模拟人类疾病,并需要考虑神经损伤多因素性质的临床试验设计。
4.2. 安全性问题:细胞存活、分化控制与致瘤性
神经再生研究面临的主要挑战,尤其是在干细胞疗法方面,包括:
细胞存活与整合:确保移植的干细胞存活并整合到现有神经组织中 7。
细胞分化与命运:控制移植干细胞分化为所需细胞类型 7。胚胎干细胞(ESCs)在确保它们分化为精确细胞类型且不发生不规则生长或自发分化方面面临特殊挑战 11。
肿瘤形成与安全性:最大限度地降低肿瘤形成风险并确保干细胞疗法的整体安全性 7。特别是ESCs,存在这种风险 11。
免疫排斥:免疫系统可能排斥移植的神经干细胞 10。
可扩展性:为治疗应用生产大量细胞是一个重大挑战 10。
与细胞疗法相关的反复出现的安全问题(致瘤性、免疫排斥、不受控制的分化)是临床转化的主要瓶颈。这表明,在这些疗法超越临床前阶段并进入临床应用之前,控制细胞命运和确保长期安全性方面的进展至关重要。
4.3. 再生神经科学的伦理考量
神经再生伦理是一个复杂且多方面的领域 25。关注点包括:
干细胞和其他生物材料的使用:如果供体未充分知情或未获得补偿,可能存在剥削供体的风险 25。
实验疗法的风险:可能出现不可预见的副作用(严重或危及生命)以及疗效风险(疗法可能无效,浪费资源)25。
基因修饰:对其潜在后果的担忧,需要仔细考虑风险和益处,并进行负责任的监督 26。
增强疗法的不平等获取:如果这些疗法仅限于少数能够负担得起的人群,可能加剧社会经济不平等,导致不公平的竞争优势,并扩大“拥有者”与“无产者”之间的差距 25。这引发了关于身份、自主性和人类增强的新问题 26。
确保伦理研究需要:在人体试验中获得知情同意并保护参与者,平衡益处和风险,研究结果透明(披露方法、无偏见报告、局限性),以及利益相关者参与 25。监管监督和研究伦理审查委员会至关重要 25。伦理考量,特别是关于潜在变革性“增强”疗法的不平等获取问题,凸显了一个超越科学有效性的社会挑战。这意味着神经修复疗法的开发必须伴随着健全的伦理框架和政策讨论,以确保公平分配,防止加剧社会差距。
4.4. 计算模型与机器学习在加速研究中的作用
计算模型在理解复杂的神经再生过程方面发挥着关键作用 7。它们可以模拟神经系统,预测干预措施的结果,并识别治疗靶点 7。机器学习(ML)和深度学习(DL)是分析大型数据集、识别模式和预测神经再生的强大工具 7。其应用包括根据损伤严重程度和治疗类型预测神经再生结果,以及通过分析基因表达数据识别潜在的治疗靶点 7。计算模型和人工智能/机器学习的日益整合,代表着研究方法学的根本性转变,从纯粹的经验性实验转向数据驱动的预测科学。这表明这些技术对于驾驭神经系统的巨大复杂性、加速发现和优化治疗策略变得不可或缺。
4.5. 联合疗法与个性化医疗的前景
联合疗法:涉及使用多种治疗方法(例如,干细胞疗法和基因编辑)来促进神经再生 9。这解决了继发性损伤的多因素性质 22。
个性化医疗:涉及针对神经系统疾病患者量身定制的治疗方法 9。这很可能在未来发挥关键作用 9。
神经保护剂:尽管许多神经保护剂在临床试验中失败,但一些(如依达拉奉、银杏内酯、脑活素、胞磷胆碱)在降低急性缺血性卒中死亡率和改善神经功能方面显示出前景,但由于结果冲突和异质性,需要更多高质量的试验 27。
对联合疗法和个性化医疗的强调,反映了该领域的成熟,承认单一靶点干预对于复杂的神经系统疾病往往不足。这预示着未来的治疗将高度个体化,并整合多种模式以解决每位患者独特的病理特征。
表2:神经修复当前挑战与未来方向
| 挑战类别 | 具体挑战 | 未来方向/解决方案 |
|---|---|---|
| 转化障碍 | 临床试验失败率高、临床前模型不足、试验设计缺陷 | 改进临床前模型、优化临床试验设计、多靶点/联合疗法 |
| 安全性问题 | 细胞存活与整合、分化控制、致瘤性、免疫排斥、可扩展性 | 细胞命运控制、长期安全性验证、规模化生产 |
| 伦理考量 | 生物材料使用、实验疗法风险、基因修饰、不平等获取增强疗法 | 知情同意、风险评估、透明度、利益相关者参与、伦理框架 |
| 研究瓶颈 | 复杂机制理解不足 | 计算模型、机器学习、深度学习 |
| 治疗策略局限 | 单一疗法不足 | 联合疗法、个性化医疗 |
5. 关键资源与协作生态系统
5.1. 神经修复与神经科学领域的领先学术期刊
以下是发表前沿研究的关键期刊:
Translational Neurodegeneration 29
Molecular Psychiatry 29
Biological Psychiatry 29
Acta Neuropathologica 29
Journal of Neuroinflammation 29
Brain Behavior and Immunity 29
Journal of Pineal Research 29
Neurology : Neuroimmunology & Neuroinflammation 29
Neurorehabilitation and Neural Repair 30:这是一本高影响力的Q1期刊,专注于神经损伤恢复的基础科学和临床研究,包括皮层重塑、再生机制、移植细胞系和功能恢复策略 30。
这些顶级期刊的识别,为获取最权威和最新的研究提供了直接途径,是了解该领域进展的主要信息来源。
5.2. 推动创新的著名研究机构
以下是该领域的领先机构:
西奈山伊坎医学院阿尔珀神经发育与再生中心:致力于理解大脑发育和维持机制,以开发干细胞基础研究和开创性治疗技术,用于治疗脑部和神经系统疾病 2。该中心由再生医学研究所和弗里德曼脑研究所共同赞助 2。
约翰霍普金斯医学院细胞工程研究所神经再生项目:研究帕金森病、卒中和阿尔茨海默病中神经退行性变和神经损伤的基本机制,利用人类诱导多能干细胞(iPSCs)进行研究。其研究与广泛的神经系统疾病(如自闭症、精神分裂症、重度抑郁症等)相关,并包括开发基于干细胞的疗法 4。
识别这些领先研究机构,突出了该领域的卓越中心,表明了重大突破可能产生的地方以及潜在的合作机会。
5.3. 塑造该领域的重要会议
重要的会议为展示最新研究、促进合作和职业发展提供了平台:
基石研讨会:干细胞与再生(2024年1月):汇集了组织干细胞和再生研究的顶尖研究人员,探讨跨越不同组织类型(造血、血管、视网膜)的再生过程,并设有细胞疗法和基因疗法的联合会议 31。该会议还提供职业发展机会 31。
国际干细胞研究学会(ISSCR)非附属会议(2024-2025年):一份全面的即将召开会议列表,其中许多与神经修复和再生医学相关,包括:
RegenBio峰会:转化下一代生物疗法(2024年12月)32
国际神经移植与修复研讨会(INTR)(2024年10月)32
神经退行性疾病干细胞模型(SCMND)2025(2025年3月)32
纽约干细胞基金会(NYSCF)会议(2025年4月)——首屈一指的转化干细胞研究会议 32
人类大脑发育与疾病的功能基因组学(2025年4月)32
皮层发育会议2025(2025年5月)——涵盖神经干细胞到神经回路 32
新加坡细胞与基因疗法(SCGT)泛亚峰会2025(2025年7月)32
列出主要会议,提供了该领域前沿讨论的时间和主题概览,为建立联系和了解最新进展提供了机会。
表3:神经修复领域领先期刊、机构与会议
| 类别 | 名称 | 重点/意义 |
|---|---|---|
| 期刊 | Translational Neurodegeneration | 顶级出版物 |
| Neurorehabilitation and Neural Repair | Q1期刊,涵盖基础科学与临床研究 | |
| 研究机构 | 西奈山伊坎医学院阿尔珀神经发育与再生中心 | 领先的干细胞研究,致力于神经系统疾病的治疗 |
| 约翰霍普金斯医学院细胞工程研究所神经再生项目 | 帕金森病、卒中、阿尔茨海默病等神经退行性疾病研究中心 | |
| 会议 | 基石研讨会:干细胞与再生 | 组织干细胞与再生领域的重要会议 |
| 国际神经移植与修复研讨会(INTR) | 神经移植与修复领域的国际平台 | |
| 纽约干细胞基金会(NYSCF)会议 | 首屈一指的转化干细胞研究会议 |
6. 结论
神经修复领域取得了显著进展,这得益于对神经元再生外源性和内源性机制的深入理解,以及对突触可塑性动态性质的认识。干细胞疗法、基因编辑、生物材料和神经技术等先进治疗策略的出现,为恢复神经功能带来了巨大潜力。这些进步正在推动该领域从传统的损伤管理向主动的功能重建转变。
然而,该领域仍面临诸多严峻挑战,尤其是在将实验室研究成果转化为临床应用方面。安全性问题,如移植细胞的存活与整合、精确的细胞分化控制以及致瘤性风险,是当前亟待解决的关键障碍。此外,再生神经科学还涉及复杂的伦理考量,特别是关于潜在的增强疗法可能导致社会不平等的担忧。这些挑战要求研究人员、政策制定者和公众之间持续进行严格的研究、跨学科合作和开放对话。
展望未来,神经修复领域正朝着个性化、多模式治疗的方向发展,以应对神经系统疾病的复杂性和异质性。计算模型和机器学习的日益整合,将加速对复杂神经系统的理解和治疗策略的优化。通过持续的创新和协作,该领域有望最终实现功能性神经回路的重建,从而显著改善全球数百万神经系统疾病患者的生活质量。